- Definiţie:
- Alimentaţia pacientului de către altă persoană, când starea generală nu le permite să se alimenteze singuri şi trebuie ajutaţi.
- Scop:
- Hrănirea bolnavilor imobilizaţi, paralizaţi, epuizaţi fizic, adinamici, în stare gravă sau cu uşoare tulburări de deglutiţie.
- Materiale necesare:
- Tavă.
- Veselă.
- Pahar cu apă sau cană cu cioc.
- Şervet.
- Tacâmuri.
- Lingură de gustat.
- Pregătirea asistentei:
- Se spală şi se dezinfectează pe mâini.
- Îmbracă halat de protecţie, mănuşi de aţă.
- Pregătirea bolnavului:
- Se aşează în poziţie semişezând, cu capul uşor aplecat înainte pentru a uşura deglutiţia.
- Se protejează lenjeria cu prosop în jurul gâtului.
- Se aşează mâncarea în faţa bolnavului, pe masă în aşa fel încât să vadă ce mănâncă.
- Servirea mesei:
- Asistenta se aşează în dreapta, verifică temperatura alimentelor şi gustul lor.
- Serveşte lichidele cu lingura sau cu cană cu cioc.
- Alimentele solide sunt tăiate în bucăţi foarte mici.
- Se îndepărtează eventualele resturi alimentare ajunse accidental sub bolnav.
- Schimbă lenjeria murdărită.
- Strânge vesela şi aeriseşte salonul.
- Observaţii:
- Nu se servesc alimente reci sau fierbinţi.
- Nu se dau cantităţi mari.
- Se încurajează pacientul în timpul alimentaţiei.
- Nu se ating şi nu se gustă alimentele care au fost în gura bolnavului.
ALIMENTAREA PRIN
GASTROSTOMĂ
=
deschiderea şi fixarea operatorie a
stomacului la piele în scopul alimentării printr-o sondă în cazul
în care cale esofagiană este întreruptă
- în cazul stricturilor esofagiene , după arsuri sau intoxicaţii cu substanţe caustice , când alimentaţia artificială ia un caracter de durată şi nu se poate utiliza sonda gastrică , alimentele vor fi introduse în organism prin gastrostomă;
- în stomă, este fixată o sondă de cauciuc prin intermediul căreia alimentele sunt introduse cu ajutorul unei seringi sau prin pâlnie;
- respectându-se aceleaşi principii se introduc şi aceleaşi amestecuri alimentare ca în cazul alimentaţiei prin sondă gastrică;
- alimentele vor fi introduse în doze fracţionate la intervale obişnuite , după orarul de alimentaţie al pacienţilor , încălzite la temperatura corpului;
- cantitatea introdusă o dată nu va depăşi 500 ml
- după introducerea alimentelor sonda se închide pentru a împiedica refularea acestora;
- tegumentele din jurul stomei se pot irita sub acţiunea sucului gastric care se prlinge adesea pe lângă sondă , provocând uneori leziuni apreciabile;
- de aceea , regiunea din jurul fistulei se va păstra uscată, acoperită cu un unguent protector şi antimicrobian, pansată steril cu pansamentb absorbant ;
OBIECTIVELE
PROCEDURII
-
Punerea în repaus a esofagului obstruat sau lezat de ingestia
accidentală sau voluntară de substanţe caustice.
-
Asigurarea aportului hidric şi nutriţional înaintea intervenţiei
pentru esofagoplastie
PREGĂTIREA
MATERIALELOR
-
o pâlnie din plastic; recipientul cu lichid alimentar (supă, ceai);
regimul de stenoză esofagiană: alimente solide tocate mărunt şi
pasate; bagheta pentru propulsarea alimentelor pe sondă.
PREGĂTIREA
PACIENTULUI
a)
PSIHICĂ:
-
Oferiţi pacientului informaţii clare, accesibile despre modul de
alimentare pe stoma pentru a-i reduce teama şi a obţine colaborarea
sa
-
Încurajaţi pacientul să se alimenteze singur pentru a-şi recăpăta
autonomia
b)
FIZICĂ:
-
Asezaţi pacientul în poziţie şezând, pe marginea patului sau pe
un scaun cu spătar, astfel încât sonda să fie menţinută în
poziţie verticală, paralelă cu toracele
EFECTUAREA
PROCEDURII:
• Explicaţi
pacientului care se alimentează singur:
-
să-şi spele mâinile
-
să îndepărteze dopul de la sondă
-
să adapteze pâlnia la capătul sondei menţinând-o în poziţie
verticală
-
să introducă pe rând felurile de mâncare din regimul de stenoză,
astfel:
-
lichidul să-l toarne încet pe pâlnie, nu mai mult de 100 ml o dată
pentru a nu destinde brusc stomacul
-
alimentul solid pasat să-l verse în pâlnie şi să-l împingă pe
sondă cu ajutorul baghetei de plastic sau lemn
-
să adauge din când în când lichid alimentar, pentru a uşura
înaintarea alimentului pasat
-
să nu introducă la o "masă" mai mult de 400 g de
alimente pasate datorită tulburărilor de digestie şi de absorbţie
existente
-
să termine totdeauna "masa" cu lichid pentru a spăla
lumenul sondei
-
să astupe capătul sondei cu dopul de plastic sau cauciuc
-
să fixeze sonda în poziţie verticală, paralelă cu toracele
-
să evite poziţia de decubit dorsal după masă întrucât
favorizează "regurgitarea" conţinutului pe sondă
-
să-şi spele mâinile după masă
ÎNGRIJIREA
PACIENTULUI
-
Observaţi tegumentul din jurul stomei
-
Protejaţi pielea cu un unguent cu zinc şi refaceţi pansamentul din
jurul stomei în cazul regurgitării sucului gastric.
EVALUAREA
EFICACITĂŢII PROCEDURII
Rezultate
aşteptate/dorite:
-
Pacientul este compliant şi respectă indicaţiile oferite.
-
Toleranţa digestivă este bună.
-
Cantitatea de alimente este adaptată posibilităţilor de digestie
şi de absorbţie ale stomacului.
Rezultate
nedorite / Ce faceţi ?
-
Pacientul nu este compliant.
-
Pacientul manifestă atitudini de respingere a imaginii corporale
modificate.
-
Incurajţi pacientul să-şi accepte imaginea
-
Toleranţa digestivă este scăzută.
-
Capacitatea de digestie şi de absorbţie a stomacului este redusă
iar pacientul prezintă semne de denutriţie.
-
Informaţi medicul pentru a stabili conduita terapeutică!
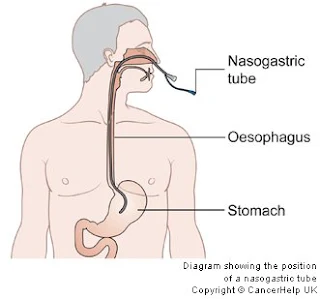
ALIMENTAREA
PACIENTULUI PRIN SONDA NAZO-GASTRICĂ
OBIECTIVELE
PROCEDURII
• Introducerea
alimentelor în stomac folosind sonda nazo-gastrică la:
-
pacienţii inconştienţi,
-
pacienţii cu tulburări de deglutiţie,
-
pacienţii cu negativism alimentar, cu intoleranţă sau hemoragii
digestive,
-
pacienţii operaţi pe tubul digestiv şi organele anexe,
-
pacienţii cu stricturi esofagiene şi ale cardiei, care împiedica
pătrunderea bolului alimentar din cavitatea bucală în stomac.
PREGĂTIREA
MATERIALELOR
Pe
o taviţă medicală se vor pregăti:
-
Sonda gastrică, sonda duodenală Einhorn, sonde intestinale din
cauciuc sau sonde din polietilen
-
Pâlnie, tub de cauciuc, prestub
-
Soluţie de cocaină 2%
-
Glicerină sau ulei de vaselină pentru lubrefiere
-
Leucoplast
-
Seringi
-
Aparat de perfuzie a alimentelor
-
Tavâ medicală, muşama
-
Mănuşi de unică folosinţă
-
Raţia de lichide alimentare
-
Amestecuri alimentare: ouă crude, lapte, zahăr, cacao, sare,
vitamine, unt, smântână
EFECTUAREA
PROCEDURII:
-
Spălaţi mâinile şi îmbracaţi mănuşi
-
Introduceţi sonda gastrică, verificaţi poziţia acesteia şi
fixaţi extremitatea liberă a sondei cu leucoplast de faţa şi
urechea pacientului (vezi tubajul nazo-gastric)
-
Controlaţi conţinutul gastric şi la nevoie aspiraţi staza
-
Folosiţi amestecurile preparate pentru alimentarea pe sondă,
lipsite de grunji sau alte conglomerate, care ar putea astupa sonda
(vor fi strecurate prin tifon împăturit în 8 straturi)
-
Pregătiţi aparatul de perfuzie, umpleţi rezervorul picuratorului,
eliminaţi aerul din tubul de legătură şi racordaţi perfuzorul la
sondă
-
Introduceţi raţia zilnica în 4-6 doze, foarte încet, cu aparatul
de perfuzie ataşat la extremitatea liberă a sondei
-
Încălziţi lichidul alimentar la temperatura corpului
-
Verificaţi viteza de scurgere a picuratorului; nu se va administra
mai mult de 200-250 ml într-o oră
-
Administraţi pe sondă 200-300 de ml de apă pentru spălarea
perfuzorului şi a sondei, apoi insuflaţi puţin aer, pentru a o
goli complet şi închideţi extremitatea liberă cu o clamă
Hoffmann sau o pensa Pean, împiedicând picurarea rămăşiţelor de
lichid din sondă în faringe şi laringe, acestea putând fi
aspirate de bolnavul inconştient, lipsit de reflexul tusei.
-
Asiguraţi-vă că pacientul primeşte raţia adecvată, cantitativ
şi calitativ şi i se asigură necesarul de lichide
ÎNGRIJIREA
PACIENTULUI
-
Aşezaţi pacientul într-o poziţie comodă şi includeţi sonda
între două administrări
-
Urmăriţi pacientul pentru a sesiza apariţia greţurilor,
vărsăturilor, balonării, crampelor, diareei
-
Îndepărtaţi sonda când se termină indicaţia de alimentare
artificială, respectând paşii de la tubajul nazo-gastric sau la
intervale stabilite de medic (2-3 zile - sondele de cauciuc, 4-7 zile
- sondele de polietilen)
-
Lasaţi un interval liber de 6-8 ore pe timpul nopţii până la
montarea unei noi sonde, pentru refacerea circulaţiei la nivelul
mucoasei şi, dacă nu există o contraindicaţie, schimbaţi nara
-
Mobilizaţi sonda rămasă pe loc pentru a evita lezarea mucoasei
-
Verificaţi dacă senzaţia de foame a dispărut sau a diminuat
REORGANIZAREA
LOCULUI DE MUNCĂ
-
Îndepărtaţi mănuşile şi materialele folosite în containere
speciale;
-
Spălaţi-vă mâinile
NOTAREA
PROCEDURII
Notaţi:
-
Procedura şi numele celui care a efectuat-o
-
Data, ora, cantitatea şi felul alimentelor administrate
-
Reacţii adverse, intoleranţă (greaţă, vomă)
EVALUAREA
EFICACITĂŢII PROCEDURII
Rezultate
aşteptate/dorite:
-
Pacientul a tolerat bine administrarea alimentelor pe sonda gastrică
-
Pacientul este satisfăcut
Rezultate
nedorite / Ce faceţi:
Pacientul
prezintă greaţă, vărsături
-
Consultaţi medicul
-
Poate fi o intoleranţă sau o reacţie la unele alimente
Pacientul
prezintă leziuni la nivelul mucoasei nazale şi uscăciunea mucoasei
bucale
-
Asiguraţi o bună igienă a cavităţii bucale ,
-
Mobilizaţi sonda
-
Schimbaţi nara după asigurarea unui repaus între îndepărtarea şi
repunerea sondei
Pacientul
prezintă tuse şi semne de sufocare
-
Ati greşit procedura şi alimentele au ajuns în căile aeriene
-
Retrageţi sonda şi o reintroduceţi pe cale esofagiană
-
Anunţaţi medicul pentru a stabili măsuri de prevenire a
bronhopneumoniei de aspiraţie
-
Acordaţi o atenţie deosebită pacientului inconştient
RECOMANDĂRI
-
Sondele de cauciuc pot fi lăsate pe loc 2-3 zile, menţinerea lor
peste acest termen poate cauza leziuni ale mucoasei nazale
-
Sondele de polietilen pot fi menţinute şi tolerate mai mult, până
la 4-7 zile.
-
Este recomandabil ca sonda să fie mobilizată de mai multe ori în
cursul zilei, favorizând prin aceasta circulaţia sanguină normală
la nivelul suprafeţelor apăsate de ea;
-
La 3-5 zile, sonda trebuie îndepărtată pentru 6-8 ore (repausul de
noapte), după care se va putea reintroduce, însă prin nara de
parte opusă.
-
Este important ca alături de aportul caloric şi vitaminic,
pacientul să primească şi raţia corespunzătoare de lichide
pentru acoperirea necesităţilor hidrice care trebuie calculate
exact.
DE
ŞTIUT :
- la pacienţii inconştienţi cu tulburări de deglutiţie sau care trebuie alimentaţi mai mult timp pe această cale , sonda se introduce endonazal
- sondele de polietilen se menţin mai mult de 4-6 zile , cele de cauciuc maximum 2-3 zile fiind traumatizante (produc escare ale mucoaselor)
- raţia zinică se administrează în 4-6 doze foarte încet, de preferinţă cu aparatul de perfuzat utilizând vase izoterme.